Nesse mês iremos conversar sobre o Objective Structured Clinical Examination (OSCE), ou seja, o Exame Clínico Objetivo e Estruturado.
O OSCE é uma ferramenta avaliativa desenvolvida em 1972 e publicada em 1975 por Ronald Harden (1). Ele e os outros colegas elaboraram essa estratégia avaliativa para solucionar problemas inerentes aos métodos disponíveis na época: falta de validade para avaliação de habilidades clínicas.
Antes de falarmos sobre OSCE propriamente dito, precisamos entender esse problema (isso nos ajudará a saber quando escolher OSCE como ferramenta avaliativa).
Validade é um conceito da psicometria que busca verificar se um instrumento consegue medir o que de fato ele se propõe a medir (2). Então, quando usamos uma prova para medir o conhecimento dos alunos sobre, por exemplo, fisiologia respiratória, precisamos saber se aquela nota ou porcentagem de acertos se correlaciona com a “quantidade” de conhecimento que o aluno possa ter comprado a um padrão ouro (os conceitos aqui parecem abstratos, mas fiquem tranquilos; iremos fazer um texto só sobre isso!).
Os testes disponíveis ao Harden e os outros educadores na saúde na época eram principalmente o caso longo (long case) e a observação em serviço (que são outras estratégias avaliativas). Esses métodos possuem algumas limitações: dependem da interação do paciente com o aluno; dependem da colaboração do paciente; o desempenho do aluno pode ser afetado pela especificidade do caso em questão; e há a grande limitação de um único caso clínico em avaliar vastidão de habilidades. Devido à falta de padronização do paciente e à falta de objetividade do avaliador, o OSCE foi desenvolvido.
Assim, quando pensamos em escolher o OSCE como ferramenta, temos que ter em mente que estamos optando por um método que busca eliminar a variabilidade da interação médico-paciente no cenário de prática. Ou seja, não estaremos avaliando o aluno durante uma interação real; mas em um cenário controlado (3).
Prós e contras
Ao mesmo tempo que conseguimos isolar outras variáveis, perdemos a possibilidade de avaliar o aluno in vivo, quando podemos ver como ele se comporta e interage com o paciente, os familiares, e os outros profissionais da equipe de saúde (4).
Também precisamos sempre nos lembrar do objetivo no desenvolvimento do OSCE: a avaliação de habilidades (5)!
Lembra quando falamos de objetivos educacionais no nosso último texto?
Então, cada domínio de objetivo educacional pode ser melhor avaliado por uma determinada ferramenta. Por isso, o framework da Educação Médica baseada em Competências pressupõe iniciar o planejamento educacional com uma definição clara dos seus objetivos.
Quando estamos falando de habilidades, devemos nos ater ao que o aluno demonstra e faz durante a avaliação. Por isso, um dos fundamentos do OSCE é a observação direta do aluno (4).
Funcionalidade
Agora que entendemos quando devemos “indicar” o OSCE como nossa ferramenta avaliativa, vale a pena discutirmos um pouco mais sobre como funciona um bom OSCE.
Muito mais do que uma ferramenta de avaliação, o OSCE é um framework de organização de uma avaliação de habilidades e por isso ele possui algumas características (3,4):
- Objetividade: a avaliação deve ser objetiva, ou seja, os alunos devem ser avaliados por uma rubrica clara, conforme os objetivos previamente definidos. Pode-se utilizar uma rubrica em checklist ou em escore global.
- Padronização: como explicamos acima, para reduzir a variância decorrente do paciente, utilizamos pacientes padronizados no OSCE. Estes pacientes podem ser atores ou pacientes virtuais humanizados.
- Observação direta: o aluno deve ser observado na sua prática. Isso pode ser feito presencialmente ou de forma remota.
- Múltiplas estações: a passagem por múltiplas estações expõe o aluno a diferentes cenários e permite a melhor obtenção de dados do seu desempenho em variados atendimentos clínicos. Em média, para garantir uma boa confiabilidade na avaliação, devemos ter 14-18 estações (6).
- Tempo limitado: o aluno deve ter um tempo limitado em cada estação, para evitar que a avaliação seja excessivamente longa. Recomenda-se em média 5-10 minutos (6)
- Treinamento contínuo de avaliadores: para garantir maior concordância entre os diferentes observadores, programas de treinamento contínuo devem ser realizados.
- Testagem e revisão do banco de estações: as estações desenvolvidas podem perder seu potencial de discriminar quem sabe fazer de quem não sabe fazer; assim, após cada aplicação da estação, ela deve ser revisada e reavaliada.
Um exemplo de OSCE seria o seguinte (modificado de 7):
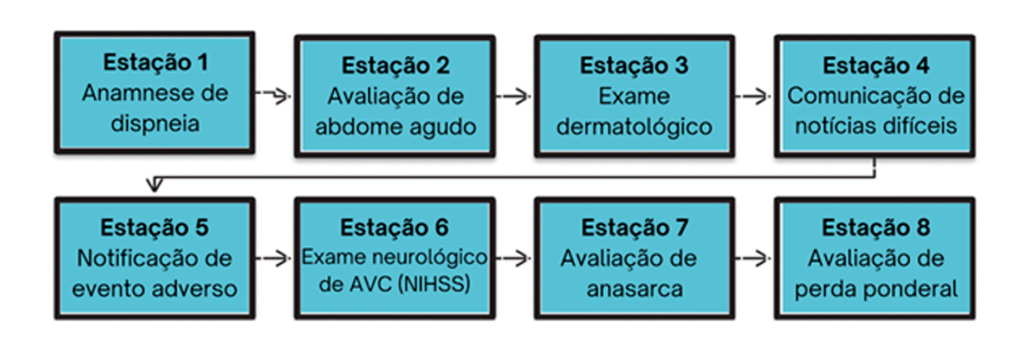
Agora que você aprendeu um pouco mais sobre OSCE, veja nossos checklists para OSCE disponíveis em nossos casos clínicos!
Tente incorporar essa ferramenta para avaliar de forma mais global outras dimensões dos objetivos educacionais que você definiu para os seus alunos.
Autor: Ahmed Haydar
Comente abaixo o que achou do nosso texto.
Referências
1. Harden RM, Stevenson M, Downie WW, Wilson GM. Assessment of clinical competence using objective structured examination. Br Med J. 1975 Feb 22;1(5955):447–51.
2. Downing SM. Validity: on meaningful interpretation of assessment data. Med Educ. 2003 Sep;37(9):830–7.
3. Khan KZ, Ramachandran S, Gaunt K, Pushkar P. The Objective Structured Clinical Examination (OSCE): AMEE Guide No. 81. Part I: an historical and theoretical perspective. Med Teach. 2013 Sep;35(9):e1437–46.
4. Haydar A, Siqueira MAM, Torsani MB, Tibério IC. Avaliação de Habilidades Clínicas. In: Martins M de A, Quintino CR, Tibério I de FLC, Atta JA, Ivanovic LF, editors. Semiologia Clínica.
5. Miller GE. The assessment of clinical skills/competence/performance. Acad Med. 1990 Sep;65(9 Suppl):S63–7.
6. Epstein RM. Assessment in medical education. N Engl J Med. 2007 Jan 25;356(4):387–96.
7. Harden RM. Assess clinical competence-an overview. Med Teach. 1979;1(6):289–96.







